A segurança do paciente depende não apenas das práticas clínicas, mas também das condições do ambiente hospitalar. As Infecções Relacionadas à Assistência à Saúde (IRAS) continuam sendo um dos principais riscos, impactando mortalidade, tempo de internação e custos.
A limpeza e a desinfecção, quando realizadas com técnica, padronização e monitoramento, atuam como barreiras efetivas contra a transmissão de microrganismos. Por outro lado, falhas operacionais, variabilidade na execução e ausência de controle comprometem diretamente esse processo.
Mais do que uma atividade de apoio, a higienização hospitalar deve ser tratada como parte estratégica da segurança assistencial, integrada à governança e aos indicadores institucionais.
Segurança do paciente: evolução, conceito e regulamentação no Brasil
A cada dez pacientes hospitalizados no mundo, um sofre algum tipo de dano relacionado ao cuidado recebido. Esse dado mostra que a segurança do paciente ainda é um dos principais desafios dos sistemas de saúde. Segundo a Organização Mundial da Saúde (OMS), mais da metade desses eventos poderia ser evitada com processos melhor estruturados.
Entre os problemas mais críticos estão as Infecções Relacionadas à Assistência à Saúde (IRAS). Elas aumentam a mortalidade, prolongam internações e elevam significativamente os custos hospitalares. No Brasil, a Agência Nacional de Vigilância Sanitária (ANVISA) estima que a prevalência dessas infecções varia entre 5% e 14%, dependendo do perfil da instituição. É um número relevante e, ao mesmo tempo, um forte indicativo de que ainda há espaço para melhoria.
A preocupação com a redução de danos na assistência não é nova. O princípio de não causar dano acompanha a prática em saúde há séculos. A diferença é que hoje esse conceito deixou de ser apenas ético e passou a ser técnico, com protocolos, indicadores e responsabilidades bem definidos dentro das instituições.
No Brasil, esse avanço se consolidou com a RDC nº 36/2013 e o Programa Nacional de Segurança do Paciente. A partir disso, a prevenção de riscos passou a ser uma responsabilidade institucional formal, indo além da equipe assistencial e incluindo também as condições do ambiente onde o cuidado acontece.
É nesse ponto que a limpeza hospitalar ganha protagonismo. Mais do que uma atividade operacional, ela é parte direta da segurança do paciente. Quando realizada de forma correta, com técnica e padronização, reduz a carga microbiana e interrompe cadeias de transmissão que favorecem as IRAS.
Ao longo deste artigo, você vai entender como a higienização hospitalar atua como uma barreira essencial na prevenção de riscos, quais são os erros mais comuns na execução, como monitorar os resultados e o que diferencia um processo eficiente de um processo vulnerável.
SUMÁRIO:
Como o ambiente hospitalar contribui para a transmissão de infecções?
O ambiente hospitalar influencia diretamente o risco de infecções dentro de uma instituição de saúde. Mais do que um espaço físico, ele faz parte da dinâmica assistencial e pode contribuir tanto para a prevenção quanto para a disseminação de microrganismos.
Grande parte dessas transmissões ocorre por contaminação cruzada. Na rotina hospitalar, profissionais, pacientes e equipamentos entram em contato constante com superfícies. Quando uma área contaminada é tocada e, na sequência, há contato com outro paciente ou objeto, ocorre a transferência de microrganismos. Esse processo é silencioso, contínuo e, muitas vezes, imperceptível.
O risco se intensifica em ambientes com alta frequência de toque, grande circulação de pessoas e presença de matéria orgânica. Soma-se a isso o perfil clínico dos pacientes, especialmente aqueles mais vulneráveis, como imunossuprimidos ou em uso de dispositivos invasivos, que apresentam maior suscetibilidade à infecção.
De acordo com a ANVISA, o ambiente pode atuar como um reservatório transitório de patógenos quando os processos de limpeza e desinfecção não seguem critérios padronizados. Isso significa que superfícies, equipamentos e mobiliários podem reter microrganismos e participar diretamente da transmissão dentro do ambiente assistencial.
Mesmo quando visualmente limpas, as superfícies podem acumular sujidades invisíveis a olho nu. Esses resíduos protegem os microrganismos, dificultam a ação dos desinfetantes e favorecem sua permanência por períodos clinicamente relevantes.
Na prática, isso significa que falhas na limpeza não são apenas operacionais. Elas comprometem a segurança do paciente ao manter ativa a circulação de microrganismos no ambiente. Quando os processos não são bem estruturados, o espaço deixa de atuar como barreira e passa a funcionar como um elo na transmissão de infecções.
Opinião do especialista
“Superfícies e equipamentos próximos ao leito participam da ecologia microbiana hospitalar e podem contribuir para a persistência e a disseminação de patógenos, especialmente em contextos de maior vulnerabilidade clínica.
Quando a higiene ambiental é compreendida apenas como atividade operacional, perde-se a dimensão de que ela integra o próprio processo de cuidado. A efetividade da limpeza, sustentada por evidências científicas, padronização, qualificação profissional e monitoramento, interfere diretamente na estabilidade microbiológica do ambiente e no risco assistencial.
Ambientes seguros não resultam apenas de boas práticas clínicas, mas também de processos ambientais rigorosos, continuamente avaliados e institucionalmente valorizados”. Barbara Casarin Henrique Sanches Enfermeira, mestre e doutora em Ciências da Saúde pela USP, especialista em Estomaterapia e com MBA em Gestão em Saúde. Possui experiência na Comissão de Controle de Infecção Hospitalar (CCIH) e na formação de profissionais de saúde.
+SAIBA MAIS: Como se proteger da contaminação cruzada?
O impacto da resistência microbiana na higienização hospitalar e na segurança do paciente
A resistência microbiana tem transformado o cenário da saúde e ampliado significativamente a complexidade do controle ambiental nos hospitais. Microrganismos multirresistentes não apenas dificultam o tratamento clínico, mas também aumentam a capacidade de persistência no ambiente, exigindo maior rigor nos processos de limpeza e desinfecção.
Patógenos como Acinetobacter baumannii, Klebsiella pneumoniae resistente a carbapenêmicos e o próprio Staphylococcus aureus resistente à meticilina (MRSA) apresentam maior tolerância a condições adversas e, em alguns casos, menor suscetibilidade a determinados princípios ativos. Isso significa que falhas que antes poderiam ter impacto limitado passam a representar riscos significativamente maiores.
Nesse contexto, a higienização deixa de ser apenas uma medida preventiva e passa a atuar como um dos principais mecanismos de contenção da disseminação desses microrganismos. A escolha do desinfetante, o controle rigoroso da diluição, o tempo de contato e a padronização da técnica tornam-se ainda mais críticos.
Além disso, a presença de microrganismos resistentes exige alinhamento constante com a CCIH, para que os protocolos de limpeza acompanhem o perfil epidemiológico da instituição. Sem essa integração, o ambiente pode favorecer a manutenção e a disseminação silenciosa de patógenos de difícil controle.
Na prática, a resistência microbiana eleva o nível de exigência sobre toda a cadeia da higienização hospitalar, tornando o controle ambiental uma etapa ainda mais estratégica na segurança do paciente.
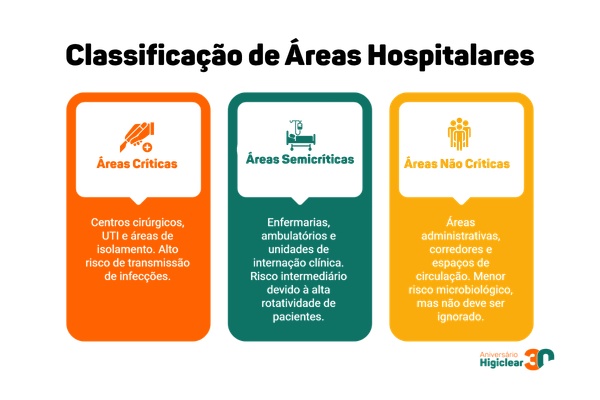
Áreas críticas, semicríticas e não críticas, como o risco é definido no hospital?
A maneira como a limpeza é executada dentro de um hospital varia conforme o nível de risco de cada ambiente. Essa definição é baseada na classificação das áreas em críticas, semicríticas e não críticas, que considera o grau de exposição do paciente e a probabilidade de contaminação cruzada.
Quando essa classificação não é respeitada, o controle de risco perde eficiência. A consequência é direta: falhas na proteção do paciente e uso inadequado de recursos, com excesso de atenção em áreas de menor risco e exposição desnecessária em ambientes mais críticos.
Áreas críticas
Concentram o maior risco de transmissão de infecções. Centros cirúrgicos, Unidades de Terapia Intensiva (UTI) e áreas de isolamento são os principais exemplos. Nesses ambientes, há uma combinação de fatores que elevam significativamente o risco, como a realização de procedimentos invasivos, a presença de pacientes imunossuprimidos e o uso intensivo de dispositivos médico-hospitalares.
Qualquer falha na limpeza nesses locais pode ter impacto direto na ocorrência de infecções associadas a cateter venoso central, ventilação mecânica ou procedimentos cirúrgicos. Esse impacto não é apenas clínico. Dados da ANVISA mostram que as infecções relacionadas à assistência podem aumentar em mais de 50% o custo diário de internação. Já a Associação Médica Brasileira estima mais de 45 mil mortes anuais no país, podendo chegar a 100 mil, segundo projeções da OMS.
Áreas semicríticas
Incluem setores com assistência direta ao paciente, mas sem procedimentos invasivos contínuos, como enfermarias, ambulatórios e unidades de internação clínica. O risco é intermediário, mas permanece relevante devido à alta rotatividade de pacientes e à circulação constante de profissionais.
Nesses ambientes, falhas na limpeza também têm impacto direto. Uma limpeza terminal mal executada após a alta de um paciente colonizado pode transformar o leito em um reservatório de microrganismos, aumentando o risco de contaminação cruzada para o próximo ocupante.
Áreas não críticas
Abrangem setores com menor exposição assistencial direta, como áreas administrativas, corredores e espaços de circulação. O risco microbiológico é menor, mas não deve ser ignorado. A movimentação de pessoas, equipamentos e materiais entre diferentes áreas pode favorecer a disseminação indireta de microrganismos.
Por isso, a classificação das áreas não é apenas uma divisão teórica. Ela define como a limpeza deve ser planejada e executada em cada ambiente, incluindo frequência, técnica e escolha dos produtos.
Quando um único padrão é aplicado para todo o hospital, diferenças importantes de risco deixam de ser consideradas. O resultado é um processo desequilibrado, que compromete a eficácia do controle ambiental e fragiliza as barreiras de segurança do paciente.
A adoção de rotinas diferenciadas está alinhada às diretrizes sanitárias brasileiras. A RDC nº 50/2002 reforça que o planejamento dos espaços em serviços de saúde deve considerar critérios de segurança sanitária e prevenção de infecções, evidenciando que a organização do ambiente é parte essencial da estratégia de controle de risco.
+SAIBA MAIS: O que são infecções hospitalares (IRAS) e como prevení-las?
Como os microrganismos sobrevivem nas superfícies hospitalares e comprometem a segurança do paciente?
Após entender a classificação das áreas, é essencial olhar para outro ponto crítico: o comportamento dos microrganismos nas superfícies. No ambiente hospitalar, nem todas as superfícies apresentam o mesmo risco. Algumas são tocadas com muito mais frequência e, por isso, se tornam pontos estratégicos na transmissão de infecções.
Essas são as chamadas superfícies de alto toque, como grades de leito, mesas auxiliares, monitores, bombas de infusão, maçanetas e interruptores. Por serem manipuladas continuamente por diferentes profissionais ao longo do turno, elas concentram maior probabilidade de contaminação cruzada.
A permanência dos microrganismos nessas superfícies não acontece por acaso. Ela está diretamente ligada às características de cada agente e à sua capacidade de resistir ao ambiente e aos processos de desinfecção.
O Staphylococcus aureus resistente à meticilina (MRSA), por exemplo, possui parede celular espessa e alta capacidade de adesão a superfícies, o que favorece sua sobrevivência mesmo em condições adversas. Já o Enterococcus resistente à vancomicina (VRE) apresenta elevada tolerância a variações ambientais, como dessecação e alterações de pH, podendo permanecer ativo por semanas ou até meses.
Outro caso relevante é o Clostridioides difficile, que forma esporos altamente resistentes. Essas estruturas conseguem persistir em superfícies por meses ou até anos e não são eliminadas por desinfetantes à base de álcool, o que limita significativamente as estratégias de controle.
Essas características mostram que a escolha do desinfetante não pode ser genérica. Ela deve considerar o perfil microbiológico da área e o tipo de patógeno mais prevalente, já que diferentes microrganismos exigem diferentes abordagens.
Além disso, não basta escolher o produto correto. A eficácia da desinfecção depende diretamente das condições da superfície. A presença de matéria orgânica, como sangue, secreções respiratórias e exsudatos, é um dos principais fatores que comprometem o processo.
Esses resíduos contêm proteínas e lipídios que reagem com o princípio ativo do desinfetante antes que ele atinja o microrganismo. Esse fenômeno, conhecido como inativação competitiva, reduz a concentração ativa disponível e compromete o resultado da desinfecção, mesmo quando a diluição está correta.
Por isso, a limpeza mecânica prévia não é opcional. A remoção efetiva da matéria orgânica é uma etapa indispensável para garantir que a desinfecção ocorra de forma previsível e eficiente.
Outro fator que aumenta a complexidade do controle ambiental é a formação de biofilmes. Trata-se de comunidades de microrganismos que se aderem às superfícies e se organizam em uma matriz protetora composta por polissacarídeos, proteínas e ácidos nucleicos.
Essa matriz funciona como uma barreira física e química, dificultando a penetração dos desinfetantes e protegendo os microrganismos nas camadas mais profundas. Uma vez formado, o biofilme torna-se muito mais resistente tanto à remoção mecânica quanto à ação química.
Na prática, isso significa que superfícies podem permanecer contaminadas de forma persistente, exigindo protocolos específicos e mais rigorosos para sua descontaminação.
O risco ambiental, portanto, não depende de um único fator. Ele é resultado da combinação entre resistência microbiana, presença de matéria orgânica, formação de biofilmes e vulnerabilidade dos pacientes expostos.
Quando esses elementos não são considerados no planejamento da higienização, o ambiente deixa de atuar como barreira e passa a funcionar como um vetor ativo de transmissão, comprometendo diretamente a segurança do paciente.
+SAIBA MAIS: O que é Clostridium Difficile, como eliminar e se prevenir?
A relação entre a limpeza hospitalar e a redução das taxas de infecções hospitalares?
Quando o ambiente passa a ser visto como fator de risco, a higienização ganha outro peso. O desafio deixa de ser apenas entender o processo e passa a ser executá-lo com consistência no dia a dia.
A higienização hospitalar se organiza em duas etapas sequenciais e interdependentes: limpeza e desinfecção. Cada uma cumpre uma função específica dentro do controle de risco.
A limpeza é responsável pela remoção da matéria orgânica presente nas superfícies. Essa etapa é essencial, pois resíduos como sangue, secreções e exsudatos podem inativar o desinfetante e comprometer toda a etapa seguinte.
Na sequência, a desinfecção atua sobre os microrganismos remanescentes, utilizando agentes químicos em condições controladas de diluição e tempo de contato. Quando essas duas etapas são executadas corretamente, há redução consistente da carga microbiana e menor probabilidade de permanência de patógenos viáveis nas superfícies assistenciais.
No entanto, o desempenho do processo não depende apenas do entendimento técnico dessas etapas. Ele está diretamente ligado à capacidade da instituição de transformar conhecimento em execução padronizada.
Isso exige protocolos formalizados, profissionais capacitados, uso adequado dos insumos e sistemas de monitoramento capazes de validar o resultado alcançado. Sem esse conjunto estruturado, a execução tende a variar, mesmo quando o procedimento é conhecido.
Quando qualquer um desses elementos é comprometido, a higienização perde sua consistência. E, nesse cenário, o ambiente deixa de atuar como barreira de proteção e passa a representar um risco direto, impactando a segurança do paciente de forma objetiva.
+SAIBA MAIS: Diferenças e Aplicações da Limpeza Terminal e Limpeza Concorrente.
Critérios para definição da frequência de limpeza em áreas hospitalares
A definição da frequência de limpeza em ambientes hospitalares é um dos pilares do controle ambiental e não pode ser tratada como uma rotina fixa ou padronizada para toda a instituição. Cada área apresenta níveis distintos de risco, dinâmica de uso e perfil de pacientes, o que exige uma abordagem criteriosa e adaptada à realidade assistencial.
Mais do que estabelecer intervalos de execução, é necessário compreender quais fatores determinam a necessidade de higienização em cada contexto. A classificação das áreas, a intensidade de contato com superfícies, a presença de pacientes vulneráveis e o cenário epidemiológico local são elementos que influenciam diretamente essa definição.
Quando esses critérios são considerados de forma estruturada, a frequência de limpeza deixa de ser uma decisão operacional e passa a atuar como estratégia efetiva de prevenção de infecções, contribuindo para a segurança do paciente e para a eficiência do controle ambiental.
| Classificação da Área | Exemplos | Nível de Risco | Frequência Recomendada | Observações Técnicas |
|---|---|---|---|---|
| Áreas Críticas | UTI, centro cirúrgico, isolamento | Alto | Contínua ao longo do turno + limpeza terminal rigorosa | Exige controle rigoroso de técnica, tempo de contato e escolha de desinfetantes |
| Áreas Semicríticas | Enfermarias, ambulatórios, internação | Médio | Limpeza concorrente diária + terminal após alta | Frequência deve acompanhar rotatividade e intensidade de uso das superfícies |
| Áreas Não Críticas | Corredores, recepção, áreas administrativas | Baixo | Rotinas regulares programadas | Importante para evitar disseminação indireta por circulação de pessoas e materiais |
Fatores que impactam o resultado da limpeza hospitalar
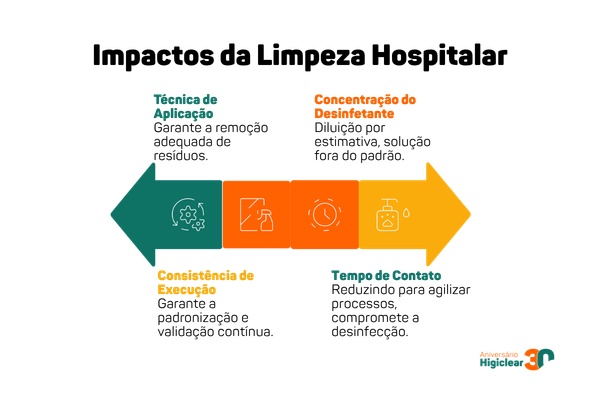
Com o processo definido, o principal desafio passa a ser a consistência na execução. É nesse ponto que a higienização começa a perder resultado dentro da rotina hospitalar.
A variabilidade operacional é um dos fatores que mais comprometem o controle ambiental. Em ambientes de alta complexidade, pequenos desvios na execução se acumulam ao longo do tempo e afetam diretamente o resultado. Muitas dessas falhas não são visíveis, o que dificulta sua identificação no dia a dia.
Na prática, isso acontece porque a execução depende de decisões individuais. O ritmo de trabalho varia conforme a demanda do turno, e a interpretação das orientações técnicas nem sempre é uniforme. Com isso, o processo deixa de ser padronizado e passa a oscilar, criando inconsistências que impactam a segurança do paciente.
Concentração do desinfetante
A concentração do desinfetante é uma das variáveis mais críticas do processo. Os produtos são validados para faixas específicas de diluição, e qualquer desvio interfere diretamente no resultado.
Concentrações abaixo do recomendado tornam a ação antimicrobiana imprevisível. Já concentrações acima do ideal podem causar danos às superfícies, riscos aos profissionais e desperdício de insumos.
Na rotina, a diluição feita por estimativa ou sem controle volumétrico adequado é uma das principais fontes de erro. Isso pode gerar soluções fora do padrão e comprometer toda a etapa de desinfecção.
Além disso, a estabilidade química da solução ao longo do turno também influencia o resultado. Produtos à base de cloro, por exemplo, perdem ação mais rapidamente quando expostos à luz ou ao calor, o que exige preparo próximo ao uso e descarte dentro do prazo recomendado.
Tempo de contato
O tempo de contato é outro fator determinante. Os desinfetantes precisam permanecer na superfície por um período mínimo para garantir a ação sobre os microrganismos.
Esse tempo não é uma recomendação genérica, mas um parâmetro validado em testes laboratoriais. Quando não é respeitado, a desinfecção perde resultado.
Em ambientes com alta demanda, é comum que esse tempo seja reduzido para agilizar processos, como a liberação de leitos ou a preparação de salas. Esse tipo de ajuste, muitas vezes incorporado à rotina, introduz uma variabilidade silenciosa que compromete o processo.
Técnica de aplicação
A forma como a limpeza é executada também influencia diretamente o resultado. A fricção deve seguir um sentido definido, preferencialmente do mais limpo para o mais sujo, garantindo a remoção adequada de resíduos.
Além disso, a cobertura completa da área e a troca correta de panos ou mops são fatores essenciais para evitar a redistribuição de contaminantes.
Consistência da execução
No conjunto, esses fatores mostram que o resultado da higienização depende menos da tecnologia dos produtos e mais do controle sobre a execução.
Sem supervisão, padronização e validação contínua, a variabilidade se instala de forma progressiva e transforma processos tecnicamente corretos em resultados inconsistentes.
+SAIBA MAIS: Como superbactérias se tornaram um problema de saúde pública?
Erros que comprometem o controle da limpeza hospitalar
Na rotina assistencial, os erros mais comuns na higienização hospitalar não acontecem por falta de conhecimento técnico. Eles surgem da forma como o processo é executado sob pressão operacional.
Com o tempo, pequenos desvios deixam de ser exceção e passam a fazer parte da rotina. Isso torna as falhas menos visíveis e mais difíceis de corrigir, comprometendo o controle ambiental de forma silenciosa.
Falta de diferenciação entre limpeza concorrente e terminal
Um dos erros mais críticos é tratar a limpeza concorrente e a limpeza terminal da mesma forma.
A limpeza concorrente é realizada diariamente durante a internação, com foco na manutenção do ambiente e na redução contínua da carga microbiana. Já a limpeza terminal tem outro objetivo: promover uma descontaminação mais completa após a alta do paciente.
Ela exige maior nível de atenção, cobertura total das superfícies, incluindo equipamentos e estruturas fixas, além da escolha de produtos adequados ao perfil microbiológico.
Quando essa diferença não é respeitada, a limpeza terminal perde sua função. O ambiente permanece contaminado e o próximo paciente é exposto a um risco que poderia ser evitado.
Escolha inadequada do desinfetante
Outro erro frequente está na escolha do produto. Nem todo desinfetante é eficaz contra todos os microrganismos.
O Clostridioides difficile, por exemplo, apresenta resistência a desinfetantes à base de álcool. Utilizar esse tipo de produto em áreas onde esse patógeno está presente compromete totalmente o resultado da desinfecção.
A escolha do desinfetante deve considerar o perfil microbiológico da área. Quando isso não acontece, mesmo um processo bem executado pode não gerar o resultado esperado.
Negligência de superfícies de alto toque
Superfícies de alto toque continuam sendo um dos principais pontos críticos na transmissão de microrganismos.
Na prática, é comum que a equipe priorize áreas mais visíveis, como pisos e bancadas, enquanto pontos de contato frequente, como grades de leito, bombas de infusão, painéis e equipamentos, recebem menos atenção.
Essas superfícies concentram maior risco de contaminação cruzada. Quando negligenciadas, tornam-se reservatórios persistentes de patógenos dentro do ambiente assistencial.
Falta de registro e rastreabilidade
A ausência de registros estruturados também compromete o controle da higienização.
Sem informações claras sobre quando a limpeza foi realizada, em qual área, com qual produto e por qual profissional, a instituição perde a capacidade de analisar o processo.
Isso impede a correlação entre falhas ambientais e indicadores assistenciais, dificulta a identificação de padrões e inviabiliza auditorias consistentes.
Sem rastreabilidade, o controle deixa de ser técnico e passa a ser baseado em percepção.
Como monitorar e validar a limpeza hospitalar na prática?
Padronizar o processo de limpeza é essencial, mas não garante, por si só, um bom resultado. Para que a higienização seja realmente eficaz, é necessário validar o que foi executado. É o monitoramento que confirma se o processo está funcionando e se a redução de sujidades e microrganismos está acontecendo de forma consistente.
A inspeção visual é o primeiro nível de avaliação. Ela permite verificar a organização do ambiente, a presença de sujeira visível e o cumprimento básico dos protocolos. Apesar de indispensável, sua capacidade é limitada ao que pode ser observado a olho nu. Na prática, uma superfície pode parecer limpa e ainda apresentar resíduos orgânicos ou carga microbiológica relevante.
Por isso, o controle da higienização precisa ir além da avaliação visual. Métodos mais sensíveis são incorporados para aumentar a precisão da análise. Um dos principais é a detecção por adenosina trifosfato, o ATP, presente em todas as células vivas e em resíduos biológicos. Quando identificado após a limpeza, indica que ainda há matéria orgânica na superfície. Os resultados são expressos em valores numéricos que devem ser interpretados com base em parâmetros definidos pela instituição. Valores elevados não significam necessariamente presença de microrganismos viáveis, mas indicam falhas na remoção de sujidades.
Outro recurso importante são os marcadores fluorescentes, utilizados para avaliar se a limpeza foi realmente executada nas superfícies corretas. O marcador é aplicado previamente em pontos estratégicos e, após a higienização, verifica-se se houve remoção. Esse método permite identificar falhas na cobertura do processo e é amplamente utilizado em treinamentos e auditorias, pois torna a execução visível e mais fácil de avaliar.
Em situações que exigem análise mais aprofundada, como investigações de surtos ou suspeita de contaminação persistente, pode-se recorrer à análise microbiológica por cultura. Esse método permite identificar microrganismos específicos presentes no ambiente e direcionar ações de forma mais precisa, geralmente em conjunto com a Comissão de Controle de Infecção Hospitalar (CCIH) e a gestão da qualidade.
Quando esses métodos são utilizados de forma integrada, a higienização deixa de ser uma atividade baseada em percepção e passa a ser um processo mensurável. A análise conjunta de dados ambientais e indicadores assistenciais, como taxas de IRAS e padrões de resistência microbiana, permite identificar falhas, antecipar riscos e ajustar protocolos com base em evidências.
Na prática, esse tipo de monitoramento fortalece o controle ambiental e garante que a limpeza hospitalar cumpra seu papel como barreira efetiva na segurança do paciente.
Gestão da limpeza hospitalar e controle de risco
A consistência da higienização hospitalar não depende apenas da execução operacional. Ela está diretamente ligada à forma como a instituição organiza sua governança de risco.
A limpeza não funciona de forma isolada. Ela depende da integração entre diferentes áreas, como CCIH, enfermagem, hotelaria hospitalar e equipe de limpeza. Cada uma atua em uma parte do processo, e é essa articulação que garante um controle ambiental efetivo.
Quando essa integração acontece, a higienização se torna mais adaptável e acompanha as mudanças do cenário epidemiológico. Quando não acontece, o processo passa a operar de forma engessada, sem responder aos riscos reais do ambiente.
Na prática, a falta de alinhamento entre as áreas impacta decisões importantes. A frequência da limpeza pode ser definida sem base epidemiológica, os desinfetantes podem ser escolhidos sem considerar o perfil de resistência local e superfícies de alto toque podem deixar de ser priorizadas.
Com isso, o monitoramento perde seu papel estratégico e passa a ser apenas uma rotina operacional, sem capacidade real de orientar melhorias.
Outro ponto crítico é o dimensionamento da equipe. Quando a demanda aumenta e não há ajuste no número de profissionais, a execução começa a sofrer. O tempo de contato é reduzido, a técnica perde qualidade e a limpeza passa a depender mais do esforço individual do que de um processo estruturado.
Esse cenário aumenta a vulnerabilidade do sistema como um todo, já que o controle de risco deixa de ser previsível.
Para mudar esse contexto, a higienização precisa ser incorporada à governança institucional. Isso significa integrar a limpeza aos planos do Núcleo de Segurança do Paciente, acompanhar indicadores ambientais junto às taxas de infecção e definir responsabilidades claras entre as áreas envolvidas.
Quando a limpeza deixa de ser vista como atividade de apoio e passa a ser tratada como parte estratégica da assistência, o processo muda de nível. Recursos são melhor direcionados, protocolos passam a ser validados com mais rigor e o controle ambiental se torna mais efetivo.
Na prática, é a governança que transforma a limpeza em uma barreira real de segurança para o paciente.
+SAIBA MAIS: Como escolher um desinfetante eficaz contra bactérias hospitalares?
A importância dos produtos na limpeza hospitalar
A eficácia da limpeza hospitalar não depende apenas da técnica, mas também da escolha correta dos produtos utilizados em cada etapa do processo. Em ambientes assistenciais, onde a carga microbiológica é elevada e a presença de matéria orgânica é frequente, o uso de soluções inadequadas pode comprometer diretamente o resultado da higienização.
Oxikil Pronto Uso
Uma solução prática e eficiente para a desinfecção de superfícies, especialmente em rotinas que exigem agilidade sem perda de desempenho.
Sua formulação permite atuação direta, sem necessidade de diluição, reduzindo falhas operacionais e garantindo maior padronização no processo. É indicado para superfícies de alto toque, contribuindo para a redução da carga microbiana em pontos críticos do ambiente hospitalar.
+SAIBA MAIS: Desinfetante Hospitalar Optigerm Oxikill Pronto Uso
Optizyme
Atua na etapa de limpeza, sendo um detergente enzimático desenvolvido para a remoção de matéria orgânica, como sangue, secreções e resíduos biológicos.
Sua ação facilita a quebra dessas sujidades, permitindo uma limpeza mais eficiente e preparando a superfície para a desinfecção. Esse tipo de produto é essencial para garantir que o desinfetante atue de forma plena, sem interferências que possam comprometer sua eficácia.
+SAIBA MAIS: Optizyme Detergente Enzimático
FAQ – Perguntas Frequentes sobre Segurança do Paciente e Limpeza Hospitalar
1. Qual a relação entre limpeza hospitalar e segurança do paciente?
A limpeza hospitalar integra a cadeia de barreiras que previnem eventos adversos. Quando os processos de higienização não seguem critérios padronizados, o ambiente pode atuar como reservatório de patógenos. Consequentemente, a remoção eficaz de sujidades e a desinfecção adequada reduzem o risco de transmissão cruzada e impactam diretamente a ocorrência de infecções relacionadas à assistência à saúde.
2. Qual a diferença entre limpeza e desinfecção hospitalar?
A limpeza remove a matéria orgânica das superfícies por meio de fricção mecânica e detergentes. Em seguida, a desinfecção atua sobre os microrganismos remanescentes com agentes químicos em condições controladas. Portanto, as duas etapas são interdependentes: a desinfecção só alcança eficácia previsível quando realizada sobre superfície previamente limpa.
3. A limpeza hospitalar reduz a taxa de IRAS?
Sim. A higienização ambiental adequada reduz a carga microbiana em superfícies assistenciais e diminui o risco de transmissão cruzada. Embora não atue isoladamente, quando integrada a outras medidas, como higiene das mãos e vigilância epidemiológica, contribui de forma consistente para a redução das Infecções Relacionadas à Assistência à Saúde (IRAS) e para o fortalecimento da segurança do paciente.
4. O que são superfícies de alto toque e por que exigem atenção especial?
Superfícies de alto toque são aquelas manipuladas com frequência elevada, como grades de leito, monitores, bombas de infusão e maçanetas. Por serem tocadas por múltiplas pessoas, essas superfícies concentram maior probabilidade de contaminação cruzada. Quando negligenciadas, tornam-se reservatórios persistentes de patógenos no ambiente assistencial.
5. Como monitorar a eficácia da desinfecção hospitalar?
O monitoramento combina inspeção visual com ferramentas objetivas. A detecção por ATP mensura resíduos orgânicos invisíveis e fornece resultado imediato. Além disso, marcadores fluorescentes verificam o contato efetivo da higienização com as superfícies. Em situações epidemiológicas específicas, a análise microbiológica por cultura permite identificar espécies presentes no ambiente.
6. Quais normas regulamentam a limpeza hospitalar no Brasil?
A RDC nº 36/2013 da ANVISA regulamenta as ações de segurança em serviços de saúde e torna obrigatória a criação do Núcleo de Segurança do Paciente. Paralelamente, a Portaria MS/GM nº 529/2013 instituiu o Programa Nacional de Segurança do Paciente. Portanto, essas normas estabelecem que a prevenção de danos abrange as condições ambientais, posicionando a limpeza como componente estruturante da segurança assistencial.
Higiclear: Sua parceira no controle de ambientes hospitalares
O controle do ambiente hospitalar não é um elemento secundário na prevenção de eventos adversos. Ele faz parte das principais barreiras assistenciais, com impacto direto em indicadores clínicos, custos operacionais e segurança do paciente. Para que essa barreira seja eficaz, é necessário integrar conhecimento técnico, protocolos bem definidos e monitoramento contínuo dos resultados.
A segurança do paciente não depende de uma única área. CCIH, enfermagem, hotelaria hospitalar e equipes de limpeza atuam de forma interdependente. Quando essa integração é bem estruturada, a higienização deixa de ser apenas uma rotina e passa a contribuir de forma estratégica para a redução de infecções, otimização de recursos e fortalecimento da credibilidade institucional.
O avanço desse cenário está diretamente ligado à evolução dos protocolos, à capacitação constante das equipes e ao uso de tecnologias que validem a eficácia das práticas adotadas. Organizações que tratam a limpeza hospitalar como parte da governança de risco conseguem sustentar ambientes mais seguros e previsíveis.
Nesse contexto, a limpeza hospitalar deixa de ser vista como custo operacional e passa a ser reconhecida como investimento estratégico em qualidade assistencial, segurança do paciente e sustentabilidade institucional. Ignorar esse papel não é apenas uma falha de processo, mas uma decisão que aumenta riscos de forma previsível e evitável.
Ou, se preferir, acesse nossos materiais gratuitos e aprimore sua gestão de higiene profissional com base técnica:
📘 Conheça a Cronograma de Limpeza da Higiclear
📊 Calculadora de Diluição de Produtos de Limpeza
🎨 Saiba tudo sobre a Limpeza por Cores
Esclarecer dúvidas, orientar e oferecer sempre o melhor em técnicas e produtos de limpeza profissional é a nossa missão na Higiclear. Conte sempre com a gente para fazer escolhas que atendam às necessidades de sua empresa.
Se você gostou das informações sobre segurança do paciente, compartilhe com mais pessoas, nos acompanhe nas redes sociais sobre limpeza, nos siga nas plataformas de áudio de limpeza profissional e acompanhe nosso site para não perder dicas de limpeza profissional e conhecer nossas soluções de limpeza profissional.
Até a próxima semana!







![Lista de Material de Limpeza para Empresas [Checklist PDF 2026]](https://www.higiclear.com/wp-content/uploads/2024/01/lista-de-material-de-limpeza-500x383.png)



